Что такое инсульт определение. От чего бывает инсульт
Такой недуг, как инсульт, причины которого могут быть различны, встречается у людей все чаще. Следует понять, как обнаружить инсульт на начальных сроках его развития, что приводит к инсульту, есть ли какие-либо возможности предотвратить его появление.
Значительный рост числа пациентов, пораженных недугом, изначально связан с их возрастом. Доказано: чем взрослее человек, тем значительнее вероятность возникновения инсульта.
Что такое инсульт и каковы его виды?
 Данное заболевание иначе можно назвать ударом. По его причине приток крови к головному мозгу мгновенно приостанавливается.
Тем самым нервные клетки мозга отмирают по причине отсутствия кислорода и нужных питательных элементов. Иначе говоря, мозг прерывает свою нормальную деятельность. Допустим, у пациента наблюдается поражение части головного мозга, контролирующей любые движения, тогда это может спровоцировать паралич. Таким же образом возможно повреждение частей мозга, отвечающих за мышление и речевые способности.
Данное заболевание иначе можно назвать ударом. По его причине приток крови к головному мозгу мгновенно приостанавливается.
Тем самым нервные клетки мозга отмирают по причине отсутствия кислорода и нужных питательных элементов. Иначе говоря, мозг прерывает свою нормальную деятельность. Допустим, у пациента наблюдается поражение части головного мозга, контролирующей любые движения, тогда это может спровоцировать паралич. Таким же образом возможно повреждение частей мозга, отвечающих за мышление и речевые способности.
В том случае, если человек не получит своевременной медицинской помощи, то это может привести к летальному исходу. Но если кровообращение к мозгу возобновится, то есть вероятность выздороветь. Самое важное – это вовремя выявить признаки заболевания и незамедлительно посетить врача. Бывают ситуации, когда люди после перенесенного инсульта не имеют возможности двигаться долгое время. Во множестве случаев длится довольно долго. Сегодня инсульт является одной из самых распространенных причин смертности людей. К тому же этот недуг стоит на первом месте среди заболеваний, ведущих к инвалидности.
Врачи выделяют следующие основные :
- геморрагический;
- ишемический.
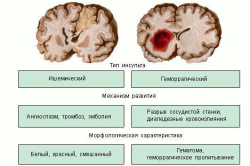 Первый вид инсульта возникает из-за значительной проницаемости стенок сосудов либо в случае разрыва сосуда. В итоге возникает очаг в зоне кровоизлияния. Такой вид болезни становится следствием разрыва аневризмы сосудов, находящихся у основания мозга. Как правило, возможны печальные последствия, приводящие к смерти человека. Его возникновение отмечается после нервного напряжения и стресса. Бывает, когда перед началом инсульта у человека может сильно болеть голова, появляется головокружение. При инсульте человек падает, иногда может находиться в коме. Артериальное давление заметно растет, а пульс снижается. Дыхание человека становится хриплым и громким, кожа лица приобретает багровый цвет, может появиться рвота. Также наблюдается маятникообразное движение зрачков глаз.
Первый вид инсульта возникает из-за значительной проницаемости стенок сосудов либо в случае разрыва сосуда. В итоге возникает очаг в зоне кровоизлияния. Такой вид болезни становится следствием разрыва аневризмы сосудов, находящихся у основания мозга. Как правило, возможны печальные последствия, приводящие к смерти человека. Его возникновение отмечается после нервного напряжения и стресса. Бывает, когда перед началом инсульта у человека может сильно болеть голова, появляется головокружение. При инсульте человек падает, иногда может находиться в коме. Артериальное давление заметно растет, а пульс снижается. Дыхание человека становится хриплым и громким, кожа лица приобретает багровый цвет, может появиться рвота. Также наблюдается маятникообразное движение зрачков глаз.
Помимо этого, можно наблюдать асимметрию лица и парализацию конечностей. Такие симптомы появляются на стороне, противоположной области поражения. При данной ситуации человека необходимо положить на кровать, одежду нужно расстегнуть. В комнате, где находится больной, должен быть обеспечен доступ свежего воздуха. К нижним конечностям пациента рекомендуется накладывать грелки, а на затылок – прикладывать лед. Далее следует вызвать скорую помощь.
Эффективность подобного лечения высока, так как при соблюдении всех рекомендаций можно вернуть работоспособность ногам и снова начать ходить.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Согласно данным ВОЗ (Всемирная Организация Здравоохранения) около 15 миллионов людей ежегодно сталкиваются с данным заболеванием, из этих 15 миллионов, 5 миллионов погибают, а еще 5 миллионов полностью обездвижены. Причиной около 12 миллионов случаев инсульта является повышенное артериальное давление (Гипертония). Согласно статистическим данным инсульт занимает четвертое место в мире среди заболеваний по количеству смертельных исходов. Инсульт является главной причиной инвалидности людей, а 75% пациентов это люди в возрасте от 65 лет.
Инсульт – это заболевание, при котором нарушается снабжение участка головного мозга кровью (нарушается кровоток), следовательно этот участок головного мозга не получает кислорода и питательных веществ, что неминуемо ведет к смерти клеток головного мозга и к его необратимым повреждениям. Инсульт является неотложным медицинским состоянием, и срочное лечение является необходимым, так как чем раньше начнется лечение, тем меньше повреждений получит головной мозг.
Причины инсульта
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.
Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.
Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
Факторы риска и причины инсульта
- Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
- Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
- Атеросклероз и повышенный уровень холестерола в крови . Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
- Сахарный диабет – сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
- Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
- Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
- Курение и злоупотребление алкоголем . а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
- Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
- Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.
Симптомы инсульта
 Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Головной мозг разделен на два полушария, левое и правое. Левое полушарие отвечает за контроль и чувства правой части тела, а правое полушарие за те же функции, но уже левой части тела. Также левое полушарие отвечает за понимание и решение научных проблем, за понимание того что мы читаем и слышим, за решение математических задач, разговорную речь и чтение. Правое полушарие отвечает за артистичность, искусство, креативность, интуицию и за пространственную ориентацию.
Симптомы инсульта зависят от того какая часть головного мозга повреждена, в каком полушарие произошел инсульт. В некоторых редких случаях человек может не знать, что у него был инсульт (когда инсульт протекает бессимптомно). Симптомы обычно развиваются внезапно, либо могут появляться и исчезать в течение одного или двух дней. Симптомы проявляются сильнее, как правило, в самом начале инсульта, но они могут постепенно усиливаться, если не начать лечение вовремя.
Основным симптомом является очень сильная головная боль . которая появляется внезапно без каких либо причин (чаще встречается при геморрагическом инсульте):
- Появляется внезапно.
- Очень сильная боль.
- Появляется, когда вы лежите.
- Обычно является причиной пробуждения от сна.
- Усиливается, когда вы меняете позицию, наклоняетесь, кашляете или напрягаетесь.
Другие симптомы зависят от тяжести инсульта и его локализации:
- Сонливость, потеря сознания, кома – могут проявляться, но не всегда.
- Нарушение слуха – снижение чувствительности слуха или полное отсутствие с одной или обеих сторон.
- Нарушение вкуса – снижение чувствительности вкуса, либо отсутствие вкуса, либо неправильное восприятие вкуса, на всей поверхности языка или его части.
- Нарушение тактильной чувствительности, и чувства боли – обычно снижение чувства давления, боли, температуры, прикосновения, на каком либо участке тела.
- Запутанность в мыслях, потеря памяти.
- Затруднение глотания.
- Нарушение способности писать или читать – человек не может написать простые слова и предложения; человек не может прочитать слово или предложение, не узнает буквы.
- Головокружение или ощущение вращения.
- Нарушение контроля мочеиспускания и дефекации.
- Нарушение равновесия.
- Нарушение координации и ориентирования в пространстве.
- Сильная мышечная слабость в руке, ноге или лице – чаще всего только на одной половине тела.
- Онемение или покалывание в руке или ноге – чаще только на одной половине тела.
- Изменение настроения, эмоций и изменение личностных качеств (неадекватность, агрессия и т.д.). Нарушение зрения – снижение остроты зрения, двоение в глазах, потеря зрения, может затрагивать один или оба глаза.
- Нарушение речи или понимания речи – человек не может правильно произносить слова или вообще не может говорить; человек не понимает, что ему говорят или о чем идет речь.
- Нарушение движения – человек не может двигать рукой, ногой с одной стороны тела либо с обеих сторон.
Диагностика инсульта
 Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.
Компьютерная томография (КТ) – это аппарат, который использует рентгеновское излучение для получения четкого, детального, трехмерного изображения головного мозга. Это исследование назначают сразу после появления, каких либо подозрений на развитие инсульта. Компьютерная томография может показать наличие кровотечения в головном мозге или объем повреждений, вызванных инсультом.
Магнитно-резонансная томография (МРТ) – аппарат, который использует сильное магнитное поле для получения очень четкого и очень детального трехмерного изображения структур головного мозга. Это исследование может быть назначено вместо компьютерной томографии или как дополнение к ней. МРТ позволяет увидеть изменения в тканях головного мозга, а также объем поврежденных клеток, вызванный инсультом.
Доплер исследование каротидных артерий – ультразвуковое исследование сонных артерий, которые являются главной магистралью несущей кровь к вашему мозгу. Исследование позволяет увидеть состояние артерий, а именно увидеть поражение сосудов атеросклеротическими бляшками, если таковые есть.
Транскраниальное Доплер исследование – ультразвуковое исследование сосудов головного мозга, которое дает информацию о кровотоке в этих сосудах, а также о поражении их жировыми бляшками, если таковые есть.
Магнитно-резонансная ангиография – аналогична исследованию МРТ, только в этом исследование большее внимание уделяется сосудом головного мозга. Это исследование дает информацию о наличие и местонахождение тромба, если таковой имеется, а также позволяет получить данные о кровотоке в этих сосудах.
Церебральная ангиография – данная процедура заключается в введении специального контрастного вещества в сосуды головного мозга, а затем при помощи рентгеновского излучения мы получаем снимки с изображением сосудов. Это исследование дает очень ценные данные о наличии и местонахождении тромбов, аневризм и каких либо сосудистых дефектов. Это исследование является более сложным в выполнение, в отличии от КТ и МРТ, но является более информативным для данных целей.
Электрокардиограмма (ЭКГ) – является одним из простейших исследований сердца, но очень информативным. Используется в данном случае для обнаружения, каких либо нарушений ритма сердца (сердечных аритмий), которые могут послужить причиной развития инсульта.
Эхокардиограмма сердца (Эхо-КГ) – ультразвуковое исследование сердца. Позволяет обнаружить какие либо нарушения в работе сердца, а также обнаружить дефекты клапанов сердца, которые могут быть причиной возникновения сгустков крови или тромбов, которые в свою очередь могут стать причиной инсульта.
Электроэнцефалограмма (ЭЭГ) – исследование активности головного мозга. Представляет собой измерение электрической активности головного мозга при помощи электродов, которые крепятся на голову. Данное исследование назначается, если ваш доктор считает, что у вас был инсульт.
Коагулограмма – анализ крови, определяющий скорость с которой кровь сгущается. Данный анализ проводится для определения нарушений, которые могут послужить причиной кровотечения или тромбоза. Также данный анализ проводится для контроля дозы препаратов разжижающих кровь.
Биохимический анализ крови – данный анализ необходим для определения двухосновных показателей:
- Глюкоза крови – необходима для установления точного диагноза, так как очень большое или очень маленькое содержание глюкозы в крови может провоцировать развитие симптомов аналогичных инсульту. А также для диагностирования сахарного диабета.
- Липиды крови – данный анализ необходим для определения содержания холестерола и липопротеидов высокой плотности, которые могут стать одной из причин развития инсульта.
Лечение инсульта
 Первая помощь
– если появились какие-нибудь симптомы инсульта, в первую очередь необходимо вызвать бригаду скорой помощи, так как инсульт является неотложным состоянием и требует немедленной квалифицированной медицинской помощи.
Первая помощь
– если появились какие-нибудь симптомы инсульта, в первую очередь необходимо вызвать бригаду скорой помощи, так как инсульт является неотложным состоянием и требует немедленной квалифицированной медицинской помощи.
Во время ожидания бригады скорой помощи вам следует выполнить следующие действия:
- Если человек в сознании, уложите его таким образом, чтобы плечи и голова находились слегка повыше тела, это снизит давление крови на головной мозг. Постарайтесь избежать передвижения и перекладывания, так как это может усугубить состояние.
- Ни в коем случае не давайте ему ничего есть и пить. У человека может быть нарушена функция глотания и пища или жидкость могут попасть в дыхательные пути.
- Ни в коем случае не давайте никаких препаратов до приезда бригады скорой помощи, вы можете навредить больше чем помочь.
- Удалите любые выделения и объекты из ротовой полости (слюна, кровь, слизь, пища).
- Обеспечьте доступ свежего воздуха, а также удалите одежду мешающую свободно дышать.
- Если человек без сознания, но дышит необходимо повернуть его на бок, таким образом, чтобы голова лежала на руке и была наклонена вперед, а ногу согнуть в колене, таким образом, она не позволит человеку перевернуться.
- Если дыхание отсутствует, необходимо перевернуть человека на спину, и провести искусственное дыхание и массаж сердца (если отсутствует пульс). Соотношение дыханий к массажу сердца — 2/30 (на каждые 2 вдоха 30 сердечных сокращений). Данные манипуляции следует проводить пока пострадавший не начнет дышать или до приезда бригады скорой помощи. Искусственное дыхание и массаж сердца следует проводит в том случае если вы умеете их делать.
Инсульт, являясь неотложным состоянием, и требует немедленного квалифицированного лечения. Лечение инсульта, как правило, проходит в специализированных учреждениях, в таких отделениях реанимации или интенсивной терапии. Чем быстрее будет оказана квалифицированная медицинская помощь, тем благоприятнее будет прогноз и исход заболевания. Оптимальное время оказания первой помощи и лечения первые 2-4 часа от начала заболевания, если предпринять необходимые лечебные мероприятия в этот промежуток времени можно избежать большинства осложнений.
Лечение инсульта зависит от типа инсульта – ишемический или геморрагический.
Ишемический инсульт лечение
Для лечения ишемического инсульта, необходимо восстановить кровоток в головном мозге.
Неотложное медикаментозное лечение – обычно представлено препаратами которые разрушают тромб или кровяной сгусток, а также препятствуют дальнейшему их образованию. Лечение необходимо начать не позже 3-4 часов с момента начала заболевания, чем раньше начать лечение, тем лучше. Своевременное лечение не только увеличивает ваши шансы выжить, но и позволяет значительно снизить осложнения инсульта.
Аспирин. Клопидогрел, Варфарин, Дипиридамол, Циклопидин – все эти препараты обладают свойством разжижать кровь и предотвращать дальнейшее образование тромбов, что ведет к снижению риска повторного инсульта. Данные препараты могут стать причиной кровотечения, поэтому если вы принимаете или принимали их, необходимо сказать об этом вашему врачу, для того чтобы была назначена правильная доза.
Тканевой активатор плазминогена (ТАП или tPA , тромбопластин) – данный препарат обладает свойствами тромболиза (разрушает тромб). Данный препарат вводится внутривенно. Он восстанавливает кровоснабжение головного мозга, путем полного разрушения тромба, который стал причиной возникновения инсульта. Однако данный препарат может стать причиной кровотечения, поэтому необходимо удостовериться, что данный препарат является наиболее верным выбором для лечения инсульта.
Медицинские процедуры – иногда для лечения используются специальные процедуры, направленные на удаление тромба либо на лечение артерии поврежденной атеросклерозом.
Интраартериальный тромболиз – представляет собой введение лекарства (ТАП ) непосредственно в месте тромбоза сосуда. Данная процедура заключается в введении тонкого катетера в крупный сосуд бедра, откуда он будет проведен до места расположения тромба, и там будет введен препарат который разрушит тромб. Преимущества данной процедуры заключаются в значительном снижении дозы препарата, что максимально снижает риск кровотечения. Данная процедура является сложной в выполнении, и требует время на выполнение.
Механическое удаление тромба – дана процедура похожа на процедуру интраартериального тромболиза, но в отличии от него тромб не разрушается препаратом, а при помощи специального устройства вытаскивается наружу. При помощи катетера со специальным устройством захвата, через сонную артерию достигается место тромбоза, производится «захват» тромба и затем тем же путем удаляется.
В некоторых случаях, когда необходимо предотвратить повторное появление ишемического инсульта проводятся специальные процедуры по «очистке» артерий сильно пораженных атеросклеротическими бляшками.
Каротидная эндартерэктомия – это хирургическое вмешательство, направленное на очистку сонной артерии от атеросклеротических бляшек. Во время данной процедуры вам делается продольный разрез на передней части шеи, создается доступ в сонную артерию и производится удаление бляшек. Затем хирург восстанавливает артерию, зашивая ее или используя имплант из вены или искусственного материала. Данная процедура позволяет снизить риск ишемического развития инсульта.
Ангиопластия и Стендирование сосудов – данная процедура направлена на увеличение просвета сосуда и улучшение кровотока в сосудах пораженных атеросклерозом. Чаще всего используется при устранении атеросклероза каротидных артерий. Процедура заключается в введении катетера с специальным баллончиком и эластичной трубкой (стенд) через крупный сосуд бедра, и продвижением до участка пораженного атеросклерозом сосуда (при поражении сосуда бляшками, просвет сосуда сужается). В месте поражения баллон надувается, тем самым увеличивая просвет, а затем в это место вставляется стенд, который препятствует дальнейшему сужению стенок сосуда. Данная процедура позволяет снизить риск развития ишемического инсульта.
Геморрагический инсульт — лечение
 Неотложное лечение геморрагического инсульта направлено на установление контроля над кровотечением, а также на снижение давления на мозг.
Неотложное лечение геморрагического инсульта направлено на установление контроля над кровотечением, а также на снижение давления на мозг.
Медикаментозное лечение эффективно в самых простых случаях и заключается в устранении причины возникновения кровотечения. Таким образом если кровотечение вызвано повышенным артериальным давлением проводятся мероприятия по снижению давления, Если причиной является побочный эффект употребления препаратов разжижающих кровь или тромболитиков (аспирин, варфарин, клопидогрел) необходимо прекратить их употребление и использовать препараты с обратным действием. Когда кровотечение остановлено, дальнейшее лечение представляет собой соблюдение постельного режима, вспомогательное лечение и диету. Если объем кровотечения большой то используется хирургическое вмешательство, направленное на удаление крови и снижение внутричерепного давления.
Хирургическое лечение – направлено на устранение причины кровотечения («лопнувшие» сосуды, «лопнувшие» аневризмы), также на предотвращение развития инсульта (те же аневризмы и сосудистые мальформации (нарушение развития сосудов)).
Хирургическое клипирование – данное хирургическое вмешательство заключается в «выключении» аневризмы из кровотока. В ходе операции нейрохирург закрепляет маленькие зажимы (клипсы) на основании аневризмы, для того чтобы кровь не попадала в нее. Это предотвратит или остановит кровотечение из аневризмы, или предупредит возможное развитие инсульта в будущем.
Эндоваскулярная эмболизация – данная процедура представляет собой искусственное закупоривание аневризмы. Во время данной процедуры хирург под контролем рентгена вводит специальный катетер через бедренную артерию, продвигает катетер до аневризмы, затем вводит катетер в полость аневризмы, а затем вводит в полость специальное вещество которое застывая образует своего рода тромб закрывающий доступ крови в аневризму и следственно предотвращающий разрыв, и развитие инсульта.
Удаление артериовенозных мальформаций – артериовенозная мальформация (АВМ) представляет собой клубочек, состоящий из маленьких патологических артерий и вен, образовавшийся в процессе внутриутробного развития. АВМ может послужить причиной развития геморрагического инсульта, поэтому необходимо их удалять.
Существует 3 способа удаления:
- Хирургическое удаление АВМ
- Эмболизация сосудов АВМ
- Радиационное облучение сосудов АВМ
Реабилитация пациентов с инсультом
 Согласно последним исследованиям, существует следующая статистика восстановления пациентов после инсульта:
Согласно последним исследованиям, существует следующая статистика восстановления пациентов после инсульта:
- 10 % восстанавливаются практически полностью
- 25% восстанавливаются с незначительными нарушениями
- 40% восстанавливаются с умеренными и тяжелыми нарушениями и требуют особого ухода
- 10% требуют постоянного ухода в специализированных учреждениях
- 15% умирают вскоре после инсульта
- примерно 14% людей перенесших инсульт, переносят еще один инсульт в течение года после первого инсульта.
Реабилитация представляет собой комплекс процессов направленных на восстановление потерянных или ослабленных функций, а также на улучшение качества жизни человека перенесшего инсульт.
Максимально успешный процесс реабилитации зависит от:
- объем повреждений головного мозга
- высокий профессионализм специалистов занимающихся реабилитацией
- забота и участие в процессе реабилитации семьи и друзей (может быть одним из наиболее важных факторов)
- сроки начала реабилитации (чем раньше начнутся реабилитационные мероприятия тем больше шансов на восстановление)
Реабилитационные мероприятия включают в себя следующие методики:
- Терапия коммуникативных нарушений – помогает восстановить нарушения речи, нарушения понимания речи, умение писать и общаться.
- Укрепление или восстановление моторных функций – включает в себя комплекс упражнений направленных на увеличение (восстановление) силы мышц и координацию.
- Обучение навыкам использования средств помогающих передвигаться – включает в себя использование костылей, инвалидных кресел, трости и других вспомогательных средств.
- Кинетотерапия – заключается в использовании специальных упражнений и процедур, направленных на уменьшение напряжения мышц, устранение спазмов мышц, а также направленных на укрепление мышц и восстановление движения.
- Психологическая оценка и помощь – проводятся тестирование когнитивных навыков, и психического состояния пациента, также оказывается психологическая помощь, направленная на устранение депрессии и осознание случившегося. Также возможно использование медикаментов, таких как антидепрессанты.
- Физиотерапия (в реабилитации инсульта используется электростимуляция) – данная техника заключается в использование электрических импульсов, которые стимулируют ослабленные мышцы, заставляя их сокращаться. Это может помочь их укреплению и восстановлению контроля над их работой.
- Терапия «принудительного использования движений» — данный метод направлен на разработку движения конечностей пострадавших от инсульта, смысл в том что запрещается использовать здоровую руку или ногу для выполнения какого либо действия, а разрешается использовать только пораженную руку или ногу, тем самым стимулируя восстановление ее функции и контроля над ней.
- Робототехника – представляет собой использование роботизированного устройства, которое помогает пораженной конечности выполнять повторяющиеся движения, что помогает им восстановить утерянные функции и силу.
- Виртуальная реальность – является самым новым видом реабилитационной терапии при помощи компьютерных технологий, которая представляет восстановление утерянных или частично сниженных функций при помощи взаимодействия человека со смоделированной специальной виртуальной средой в реальном времени.
Профилактика инсульта
 Строгое выполнение рекомендаций вашего лечащего врача, а также ведение здорового образа жизни являются главными условиями, соблюдение которых позволит предотвратить появление инсульта. Если вы перенесли инсульт, то выполнение этих рекомендаций позволит избежать появления повторного инсульта.
Строгое выполнение рекомендаций вашего лечащего врача, а также ведение здорового образа жизни являются главными условиями, соблюдение которых позволит предотвратить появление инсульта. Если вы перенесли инсульт, то выполнение этих рекомендаций позволит избежать появления повторного инсульта.
Профилактика инсульта включает в себя следующие рекомендации:
- Контроль артериального давления (лечение гипертонии) – один из самых главных пунктов, который вы можете выполнить для предотвращения развития инсульта, это контролирование вашего артериального давления. Если вы перенесли инсульт, то снижение артериального давления позволит избежать развития повторного инсульта. Физические упражнения, контроль вашего веса, снижение уровня стресса, снижение количества употребления алкоголя и соли способствуют снижению повышенного артериального давления. Также следует строго отнестись к медикаментозному лечению гипертонии, и выполнять все указания вашего доктора.
- Снижение уровня холестерола и насыщенных жиров крови – следует избегать употребления продуктов содержащих большое количество холестерола и жиров. Это позволит избежать или максимально уменьшить образование атеросклеротических бляшек на стенках сосудов. Если вы не можете исключить из питания продукты, содержащие холестерол и насыщенные жиры, вам следует обратиться к вашему доктору для назначения вам препаратов снижающих содержание холестерола в крови.
- Отказ от курения – курение повышает риск развития инсульта, независимо от того курите ли вы или вы находитесь в окружении курильщиков (пассивное курение). Следует исключить курение, или какие либо контакты с сигаретным дымом.
- Лечение диабета и контроль уровня сахара в крови – физические упражнения, диета, снижение избыточного веса, а также медикаментозное лечение позволят вам снизить уровень сахара в крови и благодаря этому уменьшить риск развития инсульта.
- Снижение избыточного веса – избыточный вес способствует развитию причин вызывающих инсульт, таких как гипертония, заболевания сердечнососудистой системы и сахарный диабет. Снижение веса хотя бы на 5 кг позволит снизить артериальное давление и содержание холестерола в крови, что в свою очередь позволит уменьшить риск возникновения инсульта.
- Диета богатая фруктами и овощами – увеличение количества приемов пищи, содержащих большое количество фруктов и овощей, позволит снизить вес и уменьшить количество холестерола в крови.
- Регулярные физические упражнения – физические упражнения позволяют многократно снизить риск возникновения инсульта. Физические упражнения способствуют снижению артериального давления, снижают уровень холестерола, а также улучшают состояние ваших сосудов и сердца и помогают снизить вес. Такие упражнения как ходьба, бег, плавание и катание на велосипеде как минимум по 30 минут в день позволят значительно снизить риск развития инсульта.
- Снижение количества употребляемого алкоголя – употребление больших количеств алкоголя способствует развитию как геморрагического, так и ишемического инсульта. Алкоголь способствует повышению артериального давления, которое является основной причиной инсульта. Однако умеренное употребление алкоголя (1 доза для женщин и 2 дозы для мужчин в день (1 доза = 250мл пива или 100 мл вина)) может снизить риск развития инсульта и уменьшить вероятность образования тромбов.
Если вы перенесли инсульт, ваш доктор может назначить вам профилактическое лечение, направленное на уменьшение риска развития повторного инсульта. Обычно для профилактики используются два типа препаратов: антикоагулянты и антиагреганты.
- Антиагреганты – препараты которые предотвращают образование тромбов. Тромбы образуются благодаря специальным клеткам крови тромбоцитам, когда они склеиваются, друг с другом образуется тромб. Антиагреганты препятствуют этому склеиванию. Ваш доктор может назначить вам такие препараты как аспирин, дипиридамол или клопидогрел, а также поможет правильно подобрать необходимую дозу, так как она является индивидуально для каждого случая.
- Антикоагулянты – эти препараты снижают вероятность образования кровяных сгустков или тромбов. К этой группе препаратов относятся такие препараты как: гепарин, варфарин. Гепарин действует в короткий промежуток времени и поэтому чаще всего вам его сделают в больнице, а варфарин действует больший промежуток времени, вам могут назначить его для приема на дому. Однако следует строго соблюдать дозу и время приема препарата. Варфарин обычно назначают для снижения риска инсульта, который может быть вызван сердечными аритмиями.
Главная причина инсульта
Это, конечно же, гипертония. Именно она в подавляющем большинстве случаев приводит к инсульту . Отсюда вывод: чтобы избежать инсульта . надо бороться с гипертонией всеми доступными методами и средствами.

А теперь — три вопроса на засыпку.
Знаете ли вы свое артериальное давление?
Часто ли измеряете его?
Можете ли точно назвать свое "рабочее" давление?
И если вы на все три вопроса ответили "нет", значит, относитесь к своему здоровью слишком легкомысленно. А зря! Ведь высокое давление — главная причина возникновения инсульта . Даже если вы прекрасно себя чувствуете, проверяйте давление хотя бы раз в год. Если заметите, что оно повышено — работайте вместе с вашим доктором, чтобы держать его под контролем. Это позволит вам свести к минимуму риск возможного инсульта .
Если верхнее число (систолическое артериальное давление) постоянно выше 140 или если нижнее число (диастолическое артериальное давление) постоянно выше 90, обязательно проконсультируйтесь с вашим врачом!
Если врач диагностирует у вас высокое артериальное давление, он обязательно порекомендует какие-то изменения в диете, регулярные физические упражнения или медикаментозную терапию. Соблюдать рекомендации врача вам придется постоянно и неукоснительно. Только в этом случае вы не будете испытывать мучительные головные боли, тошноту и прочие "прелести" гипертонии. Кстати, имейте в виду: лекарственные препараты, используемые при артериальной гипертензии (повышенном давлении), постоянно улучшаются. При правильном подборе препаратов вы не будете испытывать побочных эффектов, и качество вашей жизни не пострадает. Помимо приема назначенных врачом препаратов, каждому пациенту советуем соблюдать и другие меры предосторожности, которые помогут удерживать в норме свое артериальное давление.
Как удерживать давление в норме и свести к минимуму риск возникновения инсульта .
- надо регулярно контролировать уровень холестерина и содержания глюкозы в крови; людям до 30 лет необходимо проверять их раз в год, а тем, кто постарше, — каждые полгода. желательно употреблять не более шести граммов поваренной соли в сутки; от копченой рыбы, солений и пряностей лучше отказаться совсем или же резко ограничить их потребление; животные жиры лучше заменить растительными; делайте утреннюю зарядку, почаще ходите пешком, одним словом — двигайтесь; обязательно следите за собственным весом, а чтобы он всегда был в норме, врачи рекомендуют ежедневно съедать примерно полкилограмма свежих овощей и фруктов.
Что такое инсульт спинного мозга?
Инсульт спинного мозга - один из видов миелопатии. представляет собой серьезное нарушение спинального кровообращения, из-за которого нарушается работа самого спинного мозга и происходит его повреждение. Это достаточно редкая проблема, среди всех инсультов по численности данная разновидность заболевания имеет частоту только около 1%.
Выделяют два вида такой проблемы - это ишемический инсульт (который еще называют инфарктом) спинного мозга, при котором прекращается поступление крови к пораженному участку, а также геморрагический, при котором происходит разрыв кровеносного сосуда, в результате чего происходит кровоизлияние. Отдельно можно упомянуть ишемические транзисторные атаки, при которых кровоснабжение спинного мозга прекращается кратковременно.
Почему появляется такая проблема?
Причины развития такого состояния, как инсульт спинного мозга, связаны не с самим позвоночником, а с кровеносными сосудами, которые его питают.

Инсульт спинного мозга - это нарушение спинального кровообращения, из-за которого нарушается работа спинного мозга
Именно поэтому наиболее распространенными причинами появления данной проблемы считаются атеросклеротические поражения сосудов и аорты . которые обеспечивают питание спинного мозга. Нередко причиной его развития становятся опухоли и межпозвоночные грыжи. которые в процессе своего развития просто сдавливают сосуды, нарушая кровоснабжение спинного мозга.
Таким образом получается, что практически все люди в наше время в определенной мере подвержены опасности этого заболевания, поскольку проблемы с кровеносными сосудами сейчас очень распространены, а межпозвоночные грыжи уже давно перестали быть чем-то экстраординарным даже среди молодежи.
Как проявляет себя такой инсульт?
Рассматривая такую проблему, как инсульт спинного мозга, следует понимать, что симптомы в этом случае практически всегда появляются внезапно или очень быстро, но при этом они могут сильно отличаться в зависимости от причины и локализации очага поражения .

Симптомы инсульта зависят от его локализации
В общем случае наблюдаются сильные боли, которые сопровождаются постепенно усиливающейся слабостью в конечностях, нарушениями чувствительности (так, например, больной перестает чувствовать твердую поверхность под ногами, а также неправильно воспринимать или вообще перестают чувствовать температуру).
При сильных поражениях спинного мозга может произойти нарушение работы некоторых внутренних органов, из-за чего отмечаются нарушения дефекации и мочеиспускания.
Еще раз повторимся, что многие проявления инсульта зависят от локализации. Так, например, в тех случаях, когда очаг поражения находится на уровне позвонка L1, то в большинстве случаев симптомы ограничиваются болью и парезом нижних конечностей. Если поражение происходит буквально на несколько сантиметров выше (например, на уровне позвонка Т10), то резко увеличивается риск нарушения работы органов малого таза в довесок к уже упомянутым парезам).
Развитие заболевания в верхнегрудном или шейном отделах в дополнение к уже упомянутым симптомам приводи к парезу верхних конечностей. Таким образом, нетрудно понять, каковы могут быть последствия при таком заболевании.
Дополнительной сложностью в диагностике является определение типа инсульта (ишемический или геморрагический), поскольку внешние проявления у них похожи, а вот лечение отличается. Для выяснения этого факта при инсульте выполняется пункция спинного мозга.
Каково лечение?
Как мы уже сказали, при инсульте спинного мозга лечение отличается в зависимости от того, с проблемой какого характера приходится иметь дело. Так, при инсульте ишемического типа главная задача врача - восстановить приток крови к спинному мозгу. Для этого в первую очередь используются препараты, разжижающие кровь, благодаря чему она получает шанс «просочиться» через преграду .
В тяжелых случаях может проводиться механическое удаление сгустка, который перекрывает ток крови. Несколько иное лечение при геморрагическом инсульте, поскольку в этом случае основная задача - восстановить целостность кровеносных сосудов и удалить образовавшийся сгусток. Это нейрохирургическая операция, решение провести которую может принять только врач на основе данных о типе болезни и информации о сопутствующих заболеваниях.

В тяжелых случаях проводят механическое удаление сгустка, который перекрывает ток крови
В дальнейшем во время лечения особое внимание уделяется уходу за пациентами, особенно в тех случаях, когда пострадала работа органов малого таза. Немаловажна и тщательная профилактика пролежней. появление которых приводит к необходимости проведения операций по их удалению, что не очень положительно сказывается на еще не полностью восстановившемся организме.
В любом случае, инсульт спинного мозга не допускает попыток самолечения, поскольку все они практически однозначно приведут человека в инвалидную коляску. Появление вышеописанных симптомов означает, что необходимо срочно обращаться к врачу.
Инсульт - это остро развивающееся отклонение мозгового кровообращения, которое вызывается спазмированием, внезапным разрывом, закупоркой тромбом или эмболом мозговых сосудов, приводит к нарушению работы или целостности церебральных сосудов, существенному нарушению функционирования тканей мозга или кровоизлиянию в них. В результате таких нарушений пораженный участок головного мозга страдает от кислородного голодания и его ткани подвергаются разрушению и гибели.
Если больному с инсультом в течение первых 3-6 часов не оказывается неотложная медицинская помощь, то патологические процессы в мозговых тканях становятся необратимыми и пораженный участок мозга в дальнейшем не сможет восстановить свои функции.
В дальнейшем такие изменения приводят к инвалидизации, а в тяжелых случаях может наступать летальных исход. Именно поэтому уметь распознавать первые признаки инсульта и оказывать первую помощь таким больным должен каждый из нас.
Рис. 1 — Асимметричность лица при улыбке является одним из явных признаков инсульта.
По данным статистики именно мужчины более подвержены инсульту - он наступает у них в более раннем возрасте (уже после 40 лет). В целом до наступления 45 лет риск его развития у представителей сильного пола на 30% выше, чем у женщин, но в возрасте старше 65 лет вероятность развития инсульта становится одинаковой. Его симптомы у мужчин выражены не так ярко как у женщин, и начало заболевания может протекать менее заметно.
Главной причиной развития инсульта у представителей сильного пола является повреждение мозговых сосудов, которое вызывается активно прогрессирующими нарушениями в функционировании коронарных сосудов при гипертонической болезни, и других сердечных патологиях, сопровождающихся эндокринными, инфекционными и сопутствующими соматическими заболеваниями. По данным статистики у мужчин летальный исход от инсульта наступает реже, чем у женщин.
В большинстве случаев, инсульт у мужчин наступает в возрасте 40-60 лет. Пусковыми механизмами к его развитию часто становятся такие предрасполагающие факторы:
- возраст старше 40 лет;
- генетическая предрасположенность;
- частые стрессы, амбициозность и импульсивность;
- нерациональное питание;
- малоподвижный образ жизни;
- атеросклероз;
- склонность к тромбообразованию;
- ишемические атаки и вегетососудистая дистония;
- курение и употребление спиртных напитков;
- отсутствие адекватного лечения заболеваний сердечно-сосудистой или эндокринной системы.
Чем больше этих предрасполагающих факторов, тем выше риск развития инсульта. Исключение факторов риска во многих случаях может предотвращать его наступление, а в других - существенно снижает риск его наступления.
Первые признаки инсульта и его дальнейшее проявление
Предвестники инсульта
Развитие многих заболеваний можно заподозрить по появлению самых их ранних признаков - предвестников. При развитии инсульта они могут появляться за несколько часов или дней до приступа.
Первыми тревожными предвестниками наступления инсульта у мужчин могут становиться:
- частые и внезапные головные боли;
- тошнота;
- головокружение;
- ничем не обоснованная слабость;
- резкие перепады настроения.
Кроме этих самых частых предвестников инсульта могут появляться следующие симптомы:
- редкий пульс;
- онемение конечностей (как правило, с одной стороны);
- покраснение лица из-за внезапного притока крови;
- потливость;
- нарушения слуха;
- нарушения зрения в одном глазу или в обоих;
- нарушения речи и движений;
- помутнение сознания.
Вышеописанные предвестники инсульта непродолжительны и проходят самостоятельно через определенный промежуток времени. При появлении таких эпизодов ухудшения самочувствия мужчине необходимо обязательно обратиться к врачу и пройти дополнительные обследования. Такой шаг во многих случаях может предотвратить дальнейшее развитие заболевания и наступление кровоизлияния в мозг.
Симптомы инсульта
Первыми признаками наступления инсульта у мужчин становятся такие симптомы:
- внезапная и интенсивная головная боль;
- помутнение сознания;
- головокружение;
- резкая слабость.
Немного позднее у него могут появиться такие симптомы:
- тошнота и многократная рвота;
- онемение лица, руки или ноги;
- резкое ухудшение остроты зрения;
- нарушение ориентации в пространстве и координации движений;
- снижение чувствительности;
- нарушения или утрата речи;
- непроизвольное мочеиспускание или дефекация;
- судорожные припадки;
- повышенная потливость;
- приток крови к лицу;
- повышение температуры.
Тест УЗП
Выраженность и вариабельность тех или иных симптомов может быть различной, но знать основные признаки этого опасного заболевания должен каждый. Для определения признаков инсульта, находящийся рядом с больным человек может провести легкий тест УЗП (улыбка, заговорите с больным, попытка поднять левую и правую руку):
- У - попросить пострадавшего улыбнуться и проанализировать симметричность улыбки. При инсульте она будет ассиметричной (один из уголков губ будет приподнят в улыбке, а другой - опущен вниз (см. рис. 1)).
- З - попытаться заговорить с пострадавшим. При инсульте наблюдается затруднение в понимании или воспроизведении речи. При попытке показать язык наблюдается его перекос в одну сторону.
- П - попросить больного одновременно поднять левую и правую руку и подержать их в таком положении 10 секунд. При инсульте одна рука будет подниматься значительно медленней, чем другая, и больной не сможет удерживать руки в таком положении.
В некоторых случаях приступ инсульта может сопровождаться судорожными припадками, обмороком или наступлением комы.

Рис. 2 — Простой тест на признаки инсульта.
При первых подозрениях на инсульт вызывайте скорую помощь!
Степень тяжести инсульта
По степени тяжести инсульты могут быть:
- легкими;
- средней тяжести;
- тяжелыми.
При легкой степени тяжести инсульта лечение заключается в проведении мероприятий интенсивной терапии на протяжении 20 дней и в большинстве случаев утраченные функции тканей мозга восстанавливаются. Как правило, у больного после завершения периода реабилитации не остается ни параличей, ни речевых расстройств.
В приступах средней тяжести или тяжелых прогноз исхода инсульта неутешителен - около 80% больных становятся инвалидами, а 20% умирают.
Разновидности инсульта
По месту локализации очага поражения инсульт может быть:
- правосторонним - поражение правого полушария приводит к появлению болей с левой стороны тела;
- левосторонним - поражение левого полушария приводит к появлению болей с правой стороны тела.
По характеру поражения инсульт может быть:
- Ишемическим - происходит из-за закупорки или резкого сужения церебрального сосуда. Симптомы нарастают медленно и им предшествуют предвестники. При наступлении инсульта симптомы предвестников становятся более выраженными, и наступает утрата движений в ноге и руке. При ишемическом инсульте в большинстве случаев утрата сознания не наблюдается. У больного появляется помутнение сознания и рвота. В некоторых случаях зона поражения мозга прекращает распространяться и у больного может появляться временное улучшение самочувствия.
- Геморрагическим - происходит из-за разрыва сосуда, возникающего на фоне резкого повышения артериального давления, и кровоизлияния в мозг, в результате у больного наступает инвалидизация или летальный исход. Геморрагический инсульт всегда начинается внезапно. Многие больные описывают свое состояние как ощущения внезапного удара в голову - появляется головокружение, ощущения боли и тяжести в голове. После этого пострадавший теряет сознание, его глазные яблоки отводятся в сторону пораженной зоны (или в редких случаях в противоположную сторону), кожа лица становится красной, а дыхание — хриплым и шумным. У многих больных происходит непроизвольная дефекация или мочеиспускание и судороги. После того как пострадавший приходит в сознание у него наблюдается тошнота, рвота, выраженная головная боль и состояние заторможенности.

Рис. 3 — Виды инсульта — ишемический и геморрагический.
Оказание первой помощи
При появлении первых признаков инсульта или подозрении на его наступление следует сразу же вызвать бригаду скорой помощи и дать диспетчеру информацию о предположительном диагнозе. До приезда врача необходимо провести такие мероприятия по оказанию первой помощи:
- Обеспечить больному полный покой, успокоить его и уложить на горизонтальную поверхность на спину, приподняв голову так, чтобы она была выше уровня ног. Пострадавший не должен вставать или совершать резкие движения, т. к. эти действия будут приводить к резкому ухудшению его состояния. До приезда медиков больному не рекомендуется пить и есть, т. к. это может усугубить рвоту и общее состояние.
- Снять с больного одежду, которая затрудняет дыхание, и обеспечить приток свежего воздуха.
- К области затылка приложить пузырь со льдом, а к ногам - грелку с горячей водой.
- Если больной может принять таблетки, то дать ему под язык 10 таблеток глицина.
- Измерить пульс и артериальное давление, запомнить эти показатели чтобы сообщить их врачу. При высоком давлении дать больному гипотензивный препарат, который он обычно принимает. Спазмолитические средства или сердечные препараты использовать в этих целях нельзя. При высоком давлении не следует резко его снижать, давая больному повторную дозу гипотензивного средства. Показатели артериального давления можно снижать только на 15-20% в зависимости от первоначальных.
- При параличе ног и рук до приезда врача их следует растирать смесью спирта и растительного масла (1:2).
- При утрате сознания верхнюю часть тела необходимо приподнять на 30 градусов и вынуть изо рта зубные протезы при их наличии. Голову больного следует повернуть на бок и постоянно следить, чтобы при рвоте он не захлебнулся рвотными массами. При появлении рвоты очистить ротовую полость от оставшихся в ней остатков рвотных масс при помощи куска хлопчатобумажной ткани.
- При остановке дыхания необходимо провести искусственное дыхание.
После приезда бригады медиков следует обязательно предоставить им информацию о том, как быстро развивались признаки инсульта и какие препараты принимал пострадавший.
Дальнейшее лечение инсульта
Врач скорой помощи оценивает общее состояние больного и принимает решение о его транспортировке в отделение интенсивной терапии. Во время транспортирования в реанимацию больному постоянно измеряют артериальное давление и вводят лекарственные средства для коррекции дыхательной и сердечной деятельности. Госпитализации не подлежат только те пациенты, которые были обнаружены на месте приступа в состоянии комы или при выявлении тяжелых сопутствующих патологий внутренних органов. Таким больным медики оказывают неотложную помощь и передают информацию о таком пациенте в поликлинику для организации дальнейшего лечения.
После поступления больного в отделение реанимации его осматривает невролог и, при необходимости, нейрохирург. Дальнейшая тактика лечения зависит от вида инсульта и его тяжести.
Постельный режим
Длительность постельного режима при инсульте определяется общим состоянием пациента - видом инсульта, стабильностью показателей жизненно важных функций и неврологических нарушений. Длительность постельного режима при геморрагическом инсульте может составлять от 1-2 недель до 4-6 недель, а при ишемическом инсульте, который не сопровождается прогрессированием неврологической симптоматики - всего 3-5 дней. В остальных случаях при ишемическом инсульте длительность ограничения движения больного составляет не более 2 недель.
Для профилактики тромбозов глубоких вен, который может происходить при соблюдении длительного постельного режима, больным рекомендуется надевать компрессионные чулки или тугое бинтование ног эластичными бинтами и подъем ног на 6-10 градусов. При развитии тромбоза назначается введение гепарина - вначале внутривенное, а затем подкожное. Антикоагулянтная терапия проводится на протяжении 7-10 дней.
После активизации больного его физическая активность должна расширяться постепенно.
Лечение при геморрагическом инсульте
Основные цели лечения при геморрагическом инсульте направлены на:
- устранение отека мозговых тканей;
- повышение плотности стенок сосудов и свертываемости крови;
- снижение внутричерепного давления.
Больного укладывают на функциональную кровать и приподнимают ее головной конец. К голове прикладывается пузырь со льдом, к ногам - грелки. Для расслабления мышц под колени подкладывают валики или устраивают необходимый подколенный изгиб при помощи функциональной кровати.
При повышенном давлении больному назначаются антигипертензивные препараты (Дибазол, Этамзилат, Магнезию, Лабеталол, Пентамин, Аминазин). Для активизации тромбоза поврежденных церебральных сосудов вводятся препараты для повышения свертываемости крови (Викасол, Хлористый кальций, раствор Аминокапроновой кислоты).
Через три дня для профилактики тромбоэмболии при наличии выраженных признаков субарахноидального кровоизлияния и атеросклероза больному назначаются протеолитические ферменты (Контрикал, Гордокс) в сочетании с Гепарином. Для устранения отека мозга выполняется гипервентиляция легких и назначаются такие препараты как Маннитол, Глицерол или Дексаметазон. При неэффективности такой терапии в дополнение к этим препаратам назначаются мочегонные средства (Лазикс, Фуросемид). Если эти меры так же оказываются малоэффективными, то возможно назначение проведения хирургической операции для декомпрессии мозга.
Для устранения головных болей больному назначаются ненаркотические анальгетики (Парацетамол), а при часто повторяющейся рвоте - Галоперидол и Метоклопрамид. При появлении психомоторного возбуждения рекомендуется назначение Оксибутирата натрия, Диазепама и Галоперидола. А в случае развития повторяющихся эпиприпадков назначаются противосудорожные препараты длительного действия (Карбамазепин).
При нарушениях создания и психических расстройствах необходима организация контроля за тазовыми органами, адекватного ухода за телом больного и питания (при необходимости проводится кормление через зонд).
Лечение при ишемическом инсульте
Основные цели лечения при ишемическом инсульте направлены на:
- нормализацию кровоснабжения мозговой ткани;
- формирование устойчивости тканей к недостатку кислорода;
- улучшение обменных процессов в уцелевших клетках.
Больной должен занимать удобное положение в постели, но головной конец кровати поднимать как при геморрагическом инсульте не нужно. Медикаментозная терапия включает в себя введение сосудорасширяющих средств (Папаверина, Эуфиллина, Компламина, Никотиновой кислоты, Но-шпы). Для улучшения кровообращения в пораженном участке мозга и снижения свертываемости крови вводится Реополигюкин.
На протяжении лечения осуществляется постоянный контроль за введенным объемом жидкости, т. к. введение излишних объемов растворов может приводить к усилению отека мозга. Для его уменьшения с осторожностью назначаются мочегонные средства.
В первый сутки после приступа больному вводятся антикоагулянтные растворы Фибринолизина и Гепарина, а через 3-5 дней назначаются Дикумарин или Фенилин.
Для улучшения густоты крови пациентам молодого и среднего возраста назначается введение Пентоксифиллина, а пожилым - Ксантинола никотината, Пармидина. Для нормализации тонуса сосудистых стенок назначается Кавинтон и Циннаризин.
При возникновении у больного психомоторного возбуждения показано введение барбитуратов.
При ишемии участка мозга клетки нуждаются в повышении их устойчивости к кислородному голоданию. Для этого применяются препараты-метаболиты (Церебролизин, Пирацетам, Аминалон). Для предупреждения развития повторных нарушений мозгового кровообращения показано одновременное назначение Курантила и антиагрегантов (Аспирин, Кардиомагнил, Тромбо Асс). В качестве антиоксидантов могут применяться Налоксон, Эмоксипин.
Хирургическое лечение инсульта
Таблица 1 - Хирургическое лечение геморрагического и ишемического инсульта.
| ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ | ИШЕМИЧЕСКИЙ ИНСУЛЬТ | |
|---|---|---|
| Возможные показания для операции |
|
|
| Виды проводимых операций |
|
|
Вид оперативного вмешательства при инсульте и сроки его выполнения определяются индивидуально.
Реабилитация после инсульта
При обширных инсультах показано назначение такой реабилитационной медикаментозной терапии:
- препараты для улучшения кровотока и расширения сосудов - Кавинтон, Никошпан, Циннаризин;
- препараты для профилактики образования тромбов и антиагреганты - Аспирин, Кардиомагнил, Курантил, Тиклид;
- препараты для улучшения деятельности мозга - Церебролизин, Актовегин, Ноотропил, Карницетин, Латицин.
Для реабилитации после инсульта больному назначается лечебная гимнастика и кинезотерапия. При повреждениях речевого центра рекомендуются занятия с логопедом. Таким больным необходимо по возможности читать и чаще слушать чужую речь (общение с близкими, радио, телевизор).
В дальнейшем больному может быть показано санаторно-курортное лечение в специализированных санаториях, в которых может проводиться поддерживающие процедуры: массаж, лечебная гимнастика, физиотерапия, грязевые и лечебные ванны.
Больным с инсультом необходима реабилитация в быту и социуме, которая будет сопровождаться постоянной моральной поддержкой со стороны родных и близких. Как правило, двигательные функции восстанавливаются через 6 месяцев после принесенного инсульта, а для значительного улучшения равновесия, речевых функций, профессиональных и бытовых навыков может понадобиться около 2 лет и более.
Врач-кардиолог Петрова Ю.
2 комментария
Добавить комментарий
Инсульт – пугающий диагноз, звучит, словно приговор. Каковы причины инсульта и как он возникает?
Каждый должен это знать, ведь болезнь серьезная, часто поражает даже молодых людей. А последствия ее тяжелые – потеря работоспособности, инвалидность, нередко, к сожалению, летальный исход.
Прежде, чем говорить о причинах возникновения, нужно четко представлять себе, что это за болезнь.

Факторы риска инсульта
Под инсультом понимают острое нарушение мозгового кровоснабжения. В результате происходит повреждение нервных клеток и быстрое их отмирание. Это ведет к утрате организмом функций, находившихся под контролем пораженного участка мозга.
Болезнь бывает двух типов:
- Более частый ишемический инсульт (называемый также инфарктом мозга) – это когда тромб или бляшка закупоривают кровеносные сосуды. Нервным клеткам без доступа кислорода и питательных веществ грозит гибель.
- Геморрагический инсульт (внутримозговая гематома) случается из-за разрыва мозгового кровеносного сосуда, ведущего к кровоизлиянию в головной мозг.
Приступ возникает, когда нарушается нормальное поступление крови в каком-то участке головного мозга.
Причинами ишемического и геморрагического вида служат разные факторы.
Бывает, что - что с этим делать? На самом деле это одна из самых частых жалоб среди больных, которые перенесли тяжелейший приступ.
При каком давлении может быть приступ инсульта? Смотрите информацию об этом .
О различных медикаментах для восстановления после приступа инсульта читайте .
Причины ишемического инсульта
 Этот тип возникает по причине:
Этот тип возникает по причине:
- атеросклероза сосудов;
- тромбоэмболии;
- спазмов сосудов головного мозга.
Атеросклероз опасен тем, что на стенках питающих головной мозг сосудов постепенно образуются холестериновые бляшки.
Сосуды сужаются, нарушая процесс питания мозга.
Разрастание атеросклеротических бляшек может привести к закупорке сосуда.
При тромбоэмболии сгусток крови в виде тромба образуется на одном из участков сонной артерии, блокируя ее.
Тромб (или эмбол) может сформироваться в другой части организма, оторваться и, двигаясь с кровотоком, закупорить сосуд.
Также питательные вещества перестают поступать в мозг по причине длительных спазмов сосудов. Они вызваны чаще всего гипертонией.
Причины геморрагического инсульта
 Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
- гипертонической болезни;
- аневризмы сосудов;
- тяжелых травм.
Порядка 85% случаев приступа этого типа происходят по причине повышенного давления у пациента, то есть, гипертонии.
Сама же гипертоническая болезнь бывает вызвана разными причинами: атеросклерозом, дисфункцией почек, ожирением, болезнями щитовидной железы и т.д.
При аневризме сосуды имеют слабые стенки, что может привести к их разрыву.
Чаще всего эта патология – врожденная.
Травмы тяжелого характера, особенно сильные повреждения головы, повышают риск разрыва сосудов с последующим кровоизлиянием в мозг.
Факторы риска, провоцирующие инсульт

Многолетнее нездоровое питание приводит к повышению уровня плохих жиров
Ответственно относиться к собственному здоровью нужно, если присутствуют такие факторы:
- плохая наследственность (у близких родственников случался приступ);
- заболевания сердца, в том числе аритмии, дефекты клапанов;
- повышен уровень холестерина;
- нарушена свертываемость крови, изменен ее состав, есть склонность к образованию тромбов;
- наличие сахарного диабета, вызывающего хрупкость стенок сосудов;
- неправильное питание, склонность к перееданию, переизбыток массы тела;
- регулярное использование гормональных контрацептивов;
- вредные привычки – курение, неумеренное употребление алкоголя, пристрастие к наркотикам;
- гиподинамия.
Симптомы возникновения
Случаются приступы чаще поздней ночью или ранним утром.

Иллюстрация симптомов приступа инсульта
Как организм сигнализирует о том, что нарушилось поступление крови в мозг:
- Больной вдруг ощущает, как у него слабеют, немеют мышцы на лице, руке или ноге. Обычно страдает одна сторона тела – противоположная возникшему очагу поражения головного мозга. Может наблюдаться перекос и опущение уголка рта, иногда – паралич мышц конечностей.
- У пострадавшего нарушается речь, он не в состоянии четко говорить и с трудом понимает смысл обращенных к нему слов.
- Больной жалуется на проблемы со зрением, бывает, что сразу оба глаза начинают хуже видеть, изображение двоится.
- У пострадавшего резко начинает болеть голова, возможно появление тошноты и рвоты.
- Нарушается координация движений, походка становится неуверенной и шаткой, человек может потерять равновесие.
- Еще один симптом – появление шума в ушах и головокружения.
- У больного высокие показатели артериального давления, нарушен сердечный ритм.
- Иногда дыхание у пострадавшего затрудненное и может случиться его остановка.
- В некоторых случаях пораженный инсультом человек впадает в бессознательное состояние.
Пострадавшему с подобными симптомами жизненно необходима неотложная медицинская помощь. 3 часа – оптимальное время, чтобы спасти больного (максимум – 6 часов). Следует вызывать специализированную бригаду медиков.
При вызове нужно четко и внятно описать признаки предполагаемого инсульта. Пострадавшему нужен покой и поступление свежего воздуха.
Как возникает инсульт?
Он развивается из-за закупоривания, сдавливания или разрыва сосудов, которые отвечают за питание головного мозга.Механизм развития ишемического инсульта схож с инфарктом миокарда, его еще называют инфарктом мозга. Если в мозговой артерии происходит разрушение атеросклеротической бляшки, то в поврежденной области образуется тромб. Этот кровяной сгусток перекрывает просвет артерии.
Кровоток замедляется, затем останавливается, клетки мозга испытывают кислородное голодание. Нейроны, не получающие кровоснабжение, гибнут за 2-4 минуты – процесс называют некрозом. В этой центральной зоне инсульта изменения носят необратимый характер.
Реже наблюдаются воздушная и жировая эмболии – когда просвет артерии могут закупоривать воздушные пузырьки, фрагменты жира (в виде капелек). Также иногда перекрывают кровоток тромбы, поступающие из левого желудочка сердца. Артерия может сдавливаться из-за опухоли или травмы.
Геморрагический инсульт случается реже, чем ишемический, но он считается более опасным. От кровоизлияния из-за разрыва артерии пациенты умирают чаще.
Имеющая дефект стенка артерии лопается, кровь поступает в мозговые ткани. Это приводит к быстрой гибели клеток. Размеры гематом зависят от напора поступающей из сосуда крови. Соседние ткани пропитываются и сдавливаются кровью, что затрудняет их функционирование.
Сегодня инсульт – один из лидеров печального списка болезней, ведущих к потере трудоспособности и смертельному исходу. Инсульт не возникает вдруг, о риске его развития организм сигнализирует заранее. Если исключить провоцирующие опасный недуг факторы и следить за своим здоровьем, в большинстве случаев инсульта вполне реально избежать.
Видео на тему
Это заболевание, при котором по тем или иным причинам нарушается кровоснабжение определенного участка мозга. Соответственно, мозг не получает питание и нервные клетки, расположенные в области с нарушенным кровообращением, повреждаются или отмирают. А вместе с ними страдают и те функции организма, за которые отвечает пораженный инсультом участок мозга.
Виды инсульта
В зависимости от причин заболевания, специалисты делят инсульт на два типа:
Ишемический инсульт. Наиболее распространенная форма инсульта. Возникает вследствие закупорки сосудов, ответственных за кровоснабжение мозга, тромбом или сгустком крови. Как результат, нервные клетки перестают получать кислород и питательные вещества и, если не принять специальных мер, отмирают.
Геморрагический инсульт. Причина этого типа инсульта - разрыв мозгового сосуда. Кровь в мозге начинает скапливаться в прилежащих тканях, оказывает давление на нервную ткань, тем самым нарушая её жизнедеятельность.
Факторы риска
Существуют группы людей, так называемые «группы риска», в которых вероятность возникновения инсульта особенно велика. Люди, относящиеся к группам риска, должны особенно внимательно следить за своим здоровьем.
К факторам риска возникновения инсульта относятся:
Артериальная гипертония (повышенное артериальное давление). Сосуды мозга могут выдерживать высокое давление, однако если давление повышается постоянно, стенки сосудов начинают терять свою эластичность, при этом повышается риск разрыва.
Сердечные заболевания. Различные нарушения сердечного ритма могут провоцировать формирование тромбов, тем самым повышая риск развития инсульта.
Повышенный уровень холестерина. Холестериновые бляшки на сосудах - еще один фактор их возможной закупорки и развития инсульта.
Сахарный диабет. Одно из последствий этого серьезного заболевания - изменение структуры стенок кровеносных сосудов. Они становятся тонкими и хрупкими, что повышает риск их разрывов.
Аневризмы сосудов головного мозга. Эти специфические образования имеют более тонкие стенки, чем сам сосуд, на котором возникла аневризма. В результате всегда существует риск разрыва аневризмы и последующего геморрагического инсульта.
Нарушение свертываемости крови. Изменение состава крови, ее «сгущение», может вызывать формирование сгустков, способных вызвать закупорку сосудов, в том числе и в головном мозге.
Ожирение и отсутствие умеренности в потреблении пищи. Неправильное обильное питание может вызывать повышение содержания холестерина в крови. К чему это приводит - читайте выше.
Курение, злоупотребление алкоголем. Эти вредные привычки приводят к нарушению целостности сосудов и повышению артериального давления. И то, и другое может спровоцировать инсульт.
Лечение инсульта
По соответствующему запросу в сети можно отыскать множество «чудодейственных» рецептов. Однако следует запомнить: инсульт - состояние неотложное, требует экстренной медицинской помощи и не допускает самолечения. На кону - человеческая жизнь и промедление в оказании медицинской помощи может дорого обойтись больному.
Не смотря на всю тяжесть болезни, лечение для неё существует, и шансы вернуться к прежней жизни у больного достаточно велики. Главное своевременно обратиться за помощью и четко следовать врачебным предписаниям.
В первую очередь, лечение инсульта должно быть направлено на восстановление поврежденных участков нервной ткани и защиту нервных клеток от распространения так называемой «сосудистой катастрофы». Восстановление поврежденных участков осуществляют с помощью группы специальных препаратов - нейрорепарантов. А здоровые нервные клетки защищают препараты-нейропротекторы. Определенные препараты успешно объединяют в себе оба указанных эффекта, поэтому могут применяться для комплексной терапии инсульта.
Помимо лечения непосредственно нервной ткани, в борьбе с инсультом важно уделить внимание болезням, способным спровоцировать повторный «мозговой удар». Больной, перенесший инсульт, должен пройти полное медицинское обследование и терапию, направленную на контроль опасных заболеваний.
Для восстановления утраченных функций организма пациенту могут быть назначены лечебная физкультура, массажи, выполнение логопедических и других упражнений.
Вместо послесловия
Инсульт - болезнь тяжелая, этот факт вряд ли кто-либо станет оспаривать. Но грамотное лечение всегда дает пациенту шанс на полноценную жизнь и после приступа. Не воспринимайте этот диагноз, как приговор. Ответственное лечение и выполнение предписаний врача, здоровый образ жизни и внимание к собственному здоровью - вот те факторы, которые способны побороть инсульт раз и навсегда.
